Enkel bencysta |
|
|
Orsaken till uppkomsten av enkla bencystor är okänd. De uppstår alltid i anslutning till en fys. Så länge cystan är ”aktiv” befinner sig dess ena ände i direkt anslutning till fysen och cystans storlek ökar. När ”aktiviteten” upphört avlägsnar sig cystan från fysen p.g.a. den tillväxt som sker vid densamma. En enkel bencysta respekterar alltid fysen och förekommer ej i epifysen. Den vanligaste lokalisationen är proximala humerus och proximala femur, men enkel bencysta kan förekomma invid fyserna i alla långa rörben. Om cystan varit ”inaktiv” flera år kan den vara belägen på ett aktningsvärt avstånd från den fys, där den en gång uppstod. Enkla bencystor är mycket ovanligare hos vuxna än hos barn, vilket, så vitt jag förstår, måste bero på att de har en spontan benägenhet till utläkning. |
|
Diagnostik |
|
|
I de flesta fall kan diagnosen ställas med konventionell röntgenundersökning. Cystan är oftast enrummig, men kan på röntgenbilden se ut att vara septerad. Om man sprutar kontrast i cystan finner man dock, som regel, att dessa septa inte fullständigt avdelar cystan i olika rum. Kortikalis är ofta ”papperstunn” inom någon del av cystan, men något kortikalisgenombrott föreligger inte. En del enkla bencystor ger på röntgenbilden intryck av att vara expansiva (”blow-out appearence”) och då kan differentialdiagnosen mot aneurysmal bencysta vara svår eller omöjlig. Subperiostal bennybildning eller spikulabildning förekommer inte vid enkel bencysta. |
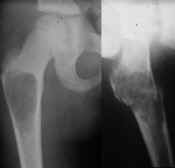
Enkel bencysta i collum femoris upptäckt p.g.a. en fraktur. |
|
Skelettskintigrafi visar inte en tydlig ”hot spot” vid en enkel bencysta, för så vitt där inte föreligger en fraktur i läkning genom cystan. |
|
|
En punktion kan bidraga till diagnosen. En enkel bencysta är fylld med ”serös” vätska. Vid punktion blir vätskan en smula blodtillblandad eftersom det tunna epitel, som bekläder cystans väggar, är lättblödande. |
|
|
Den vanligaste differentialdiagnosen står mot aneurysmal bencysta. En sådan ger gärna utseende av att vara expansiv. Kortikalisgenombrott kan förekomma. Cystan är beklädd med tjocka ”pälsar” av epitel och dess innehåll är gärna ”chokladfärgat” p.g.a. blödningar i cystan. |
|
Behandling |
|
|
Indikationen för åtgärd mot en enkel bencysta är relativ. Cystan är i sig ofarlig och har en spontanläkningstendens vid slutet av tillväxten. Behandlingsindikationen är att cystan kan förorsaka obehag i samband med de frakturer, som gärna uppkommer genom cystan. Särskilt angeläget att behandla kan det vara vid enkla bencystor i collum femoris, eftersom kaputnekros är en så pass vanlig komplikation vid denna fraktur och kan leda till bestående men. |
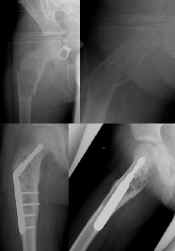
Subtrokantär femurfraktur genom enkel bencysta. Osteosyntes med Richardsinstrumentarium. |
|
Föreligger en nyupptäckt fraktur genom cystan bör denna behandlas på vanligt sätt. I de flesta fall innebär detta konservativ behandling. Läkning sker på normal tid. Vid kollumfraktur eller trokantär fraktur kan en osteosyntes bereda bekymmer eftersom cystan kan vara stor. Det kan föreligga problem att ”förankra” osteosyntesmaterialet och man kan tvingas att passera fysen vid osteosyntesen. |
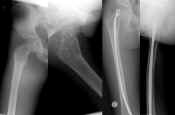
Kollumfraktur genom enkel bencysta. Osteosyntes med Hackethalspikar. |
|
Det brukar hävdas att i samband med en läkning av en fraktur genom en enkel bencysta kan osteogenesen leda till att cystan oblitereras, så att ytterligare behandling ej behövs. Enligt vår uppfattning inträffar detta mycket sällan. |
|
|
Det finns tre metoder att åtgärda enkla bencystor, steroidinjektion i cystan, att fylla den med ”resorberbart cement”, Norian®, eller autolog bentransplantation. Erfarenheterna med Norian är mycket begränsade. I de övriga båda fallen misslyckas åtgärden inte helt sällan och även vid framgångsrik behandling blir skelettstrukturen inte helt normal. Det viktiga är emellertid bedömningen av kortikalistjockleken och risken för fraktur. Om den senare bedöms som ringa, behövs inga ytterligare åtgärder. |
|
|
Steroidinjektion |
|
|
Varför steroidinjektioner har effekt på enkla bencystor är oklart. Om det är steroiden i sig eller det faktum att man punkterar cystan är också oklart. Att åtgärden har effekt är emellertid idag tämligen väl dokumenterat. Man bör avvakta upp till 1 år efter steroidinjektionen innan effekten slutgiltigt bedömes. Om cystan har minskat eller bentätheten ökat, men i otillräcklig grad, kan åtgärden upprepas efter 6-12 månader. Vi brukar inte ge fler än två injektioner. Enligt vår erfarenhet har injektionerna sämre effekt så länge cystan klassas som ”aktiv”, d.v.s. har kvar en nära anatomisk relation till fysen. |
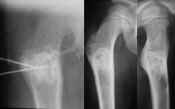
Till vänster steroidinjektion i enkel bencysta. Cystan är fylld med vattenlöslig kontrast. Till höger resultatet efter 1 år. |
|
Punktion av en bencysta är en enkel, poliklinisk åtgärd. Vi utför den regelmässigt i narkos. Röntgengenomlysning behövs. För punktion av cystan kan man använda vanliga uppdragningsspetsar, som ”borras” in i cystan. Nålen kan bli blockerad av en ”borrcylinder” av ben. En mandräng att rensa nålen med är till stor hjälp. Det behövs två nålar, som placeras i cystan, helst en i vardera ändan. Cystväggarna är oeftergivliga och om endast en nål sättes, kan man varken aspirera eller injicera något. |
|
|
Efter det att nålarna satts aspireras cystinnehåll. Om vätskan är klar, gulaktig, mer eller mindre uppblandat med färskt, rött blod överensstämmer detta med diagnosen enkel bencysta. För att bevisa att cystan är enrummig sprutas vattenlöslig, jodhaltig kontrast. Om någon del av cystan ej kontrastfylles måste två separata nålar sättas i denna del. |
|
|
Kontrasten spolas ut med koksalt, om den ej har resorberats, vilket brukar ske överraskande snabbt. Därefter injiceras steroiden. Vi brukar använda Depomedrone® i dosen 40 eller 80 mg (1-2 ml) beroende på cystans storlek. |
|
|
Norian |
|
|
Vi har det senaste året behandlat ett fåtal enkla
bencystor genom att fylla dem med ett ”resorberbart cement” – Norian®. Vi har ännu ingen uppföljning
överstigande 1 år. Några nackdelar, såsom refraktur, har vi inte upplevt. |
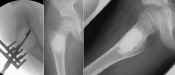
Utskrapning av enkel bencysta, som därefter fyllts med Norian®. |
|
Tillvägagångssättet är enkelt. Ta upp ett fönster i
cystan. Skrapa ut den mycket tunna mjukvävnad, som bekläder cystans väggar.
Använd den skarpa sleven till att bryta igenom cystan och in i normal benmärg,
dock utan att skada en eventuellt närbelägen tillväxtzon. Fyll cystan med
Norian. Lägg tillbaka ”fönstret”. |
|
|
Autolog bentransplantation |
|
|
Som regel erbjuder det inga tekniska svårigheter att öppna en enkel bencysta för att fylla den med ben. Vid cystor belägna i collum femoris kan man ta upp ett fönster nedom trochanter major och den vägen enkelt fylla cystan. |
|
|
Cystorna rymmer mera ben än man i förstone kan vara benägen att tro. Som regel behöver ben tas från båda cristae iliacae och även då kan det vara svårt att få materialet att räcka till. I de flesta fall tas ben från främre delarna av crista, även om det faktiskt finns mera att skörda från den posteriora delen. Vid tagandet av ben från främre delen crista bör man lösa bukväggsmuskulaturen från crista och gå in på insidan av bäckenet. Där lyfter man periost med början nedom cristaapofysen, som kan identifieras med en vanlig kanyl. Den kan lätt kan stickas in i en tillväxtzon men inte i normalt ben. I botten på den upplyfta periostfickan hamrar man försiktigt in 1 eller 2 Hohman-hakar. Undvik incisura ischiadica. Därefter lyfter man med plan mejsel upp inre kortikalis. Denna kortikalislucka bör göras stor. Kortikalis är tunn. Den kan sönderdelas till flisor och användas att fylla cystan med. Med skålformade ”benskördarmejslar” avlägsnas all spongiosa, helst utan att perforera yttre kortikalis eller skada crista apofysen. Mest ben finns i cristas främre delar, mitt på crista finns nästan ingen spongiosa alls. Om man vill komma åt mera ben längre bak behöver barnet ligga nästan i helt sidoläge och hudincisionen och muskelavlösningen från crista blir lång. Lägg sugdränage och sy ihop. |
|
|
När det skördade materialet lägges i cystan bör det packas med viss försiktighet. Det kan nästan alltid packas så hårt att det inte räcker till för att fylla cystan. Om materialet är helt otillräckligt kan man tvingas blanda upp det med homologt eller heterologt ben. Det förra kan beställas i förväg och brukar bestå av caput femoris, som ”blir över” vid höftartroplastiker. |
|
|
Det kan blöda rejält i samband med eller efter bentagning från crista. Blod bör finnas i beredskap. Om det kommer mycket i sugdränaget postoperativt kan detta bero på alltför stort undertryck i sugen. Det kan också bero på att barnet har någon mild variant av koagulopati, vanligast von Willebrand. |
|
|
Postoperativt har barnet, som regel, rejält ont av bentagningen från crista och betydligt mindre bekymmer från operationsfältet vid bencystan. Kontinuerlig epiduralblockad under 24-48 timmar är en bra smärtlindringsmetod, som kan användas i alla åldrar. |
|
|
Tagstället på crista utfylles med nytt ben och kan användas för ny bentransplantation efter 1 år, om så skulle behövas, förutsatt att periostet har lämnats kvar huvudsakligen intakt. |
|
|
Slutresultatet efter en bentransplantation kan bedömas efter c:a 1 år. |
|
Aneurysmal bencysta |
|
|
Genesen till denna typ av bencysta är okänd. Aneurysmal bencysta kan förekomma i praktiskt taget alla skelettdelar, men är vanligast i de långa rörbenen och därnäst i kotorna. Cystan innehåller lättblödande, skör, mjuk vävnad. I de flesta fall är cystan primär, men den kan också förekomma tillsammans med en underliggande bensjukdom, t.ex. fibrös dysplasi. |
|
Diagnostik |
|
|
Röntgenbildens utseende kan vara typisk med en metafysärt belägen expansiv bencysta. Understundom krävs biopsi för diagnosen. |
|
Behandling |
|
|
Utskrapning och autolog bentransplantation. |
|
Osteid osteom |
|
|
En tumorliknande förändring, som dock icke är en tumörsjukdom. Dess mest karakteristiska symptom är nattliga smärtor, som svarar mycket bra på minidoser av acetylsalicylsyra. Emellertid kan den kliniska bilden vara ytterst varierande. Förändringen kan sitta såväl i rörben som bäcken eller kotor. |
|
Diagnostik |
|
|
En typisk röntgenbild visar ett sklerotiskt område i kortikalis och centralt i detta en kanske halvcentimeterstor osteolytisk förändring, den s.k. nidus. Subperiostal bennybildning förekommer eventuellt i lökskalsformation. Röntgenbilden är långt ifrån alltid typisk, fr.a. kan nidus vara svår att se. Skintigrafi visar alltid ett kraftigt ökat upptag motsvarande den röntgenologiska förändringen. CT kan med precision påvisa nidus. |
|
Behandling |
|
|
Utskrapning av nidus. Detta låter som en enkel åtgärd, vilket det långt ifrån alltid är. För det första kan nidus sitta på ett ur kirurgisk synvinkel otillgängligt ställe och för det andra är själva nidus kanske 5 mm i diameter och omgiven av förtjockad, sklerotisk kortikalis, vilket gör det svårt att finna nidus, trots hjälp med röntgen-TV under ingreppet. Ofta utföres en ganska stor lokal resektion, vilket leder till ökad frakturrisk under några månader postoperativt. |
|
|
Det finns ett elegant, men något tidsödande, alternativ till operativ friläggning av nidus. Borra in en ledare så att den passerar genom nidus. Att ledaren ligger korrekt måste verifieras med datortomografi. Det kräves ofta flera justeringar innan ledaren ligger exakt rätt. Välj lämplig grovlek på en borr eller en benbiopsinål och sätt denna på ledaren och borra ut nidus. Fördelarna med denna metod jämfört med operativ friläggning av härden är uppenbara. |
|
|
Vid en lyckad operation är det karakteristiskt att patienten nästa morgon säger att ”nu är värken borta”. De postoperativa sårsmärtorna är av en annan karaktär. |
|
Icke ossifierande fibrom |
|
|
Vanligt förekommande i barnaåren. Kan betraktas som en normalvariant, ett röntgenkosmetiskt bifynd. |
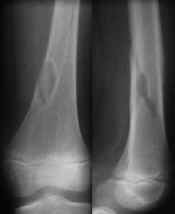
Fraktur i femur genom icke ossifierande fibrom. |
|
Förekommer metafysärt i de långa rörbenen. |
|
Diagnostik |
|
|
Röntgenbilden är typisk. |
|
Behandling |
|
|
Icke ossifierande fibromet skall som regel ej åtgärdas. Någon enstaka gång är det stort och har förorsakat en patologisk fraktur. Om, efter frakturläkning, fibromet kvarstår oförändrat, kan man överväga utskrapning och autolog bentransplantation. |
|
Fibrös dysplasi |
|
|
Förekommer i ett eller flera ben, mono- eller polyostotisk form. |
|
Diagnostik |
|
|
Vanlig röntgen är som regel diagnostisk. |
|
Behandling |
|
|
Ingen meningsfylld kausal terapi finnes. Bentransplantation är sällan indicerad. Förebyggande åtgärder, t.ex. ortos, bör försökas. |
|
Primära maligna skelettumörer |
|
|
Det förekommer, hos barn före 15 års ålder, ett ental antal fall årligen av vardera osteosarkom och Ewingsarkom. Eftersom det finns knappt 2 miljoner barn i landet är risken att få ett fall med en av dessa diagnoser sålunda liten, men en fördröjd diagnos medför ofta anklagelser från föräldrarna och skuldkänslor hos doktorn. Eftersom en vanlig röntgenbild som regel avslöjar en malign skelettprocess, må det vara ursäktligt att röntga en tämligen stor mängd barn med ensidiga diffusa symptom, t.ex. ont i knäet. Däremot är det knappast motiverat vid bilaterala besvär. |
|
Diagnostik |
|
|
Utseendet av den konventionella röntgenbilden gör att misstankar om att det rör sig om en malign process som regel framkastas av radiologen. Det är emellertid svårt att på vanliga röntgenbilder skilja på exempelvis subkronisk osteomyelit, eosinofilt granulom och osteogent sarkom eller Ewingsarkom. Vid tveksamhet skicka bilderna till ett ortopedonkologiskt centrum för bedömning eller remittera patienten. |
|
Behandling |
|
|
Sköts som regel i samarbete mellan ortopedonkolog och barnonkolog. Inleds alltid med kombinationsbehandling med cytostatika. Lokalexcision efter avslutning av första cytostatikakuren kan vara indicerad. Stympande kirurgi undvikes numera. |
|
Histiocytos X |
|
|
Histiocytos X (tidigare inte sällan benämnt eosinofilt granulom) hör till de s.k. inlagringssjukdomarna. Det kan förekomma i flera olika former, varav de, som drabbar andra organ än skelettet och oftare yngre barn, här förbigås. |
|
|
Histiocytos X kan ge upphov till enstaka eller multipla skeletthärdar. |
|
|
Det typiska symptomet är värk. |
|
Diagnostik |
|
|
Röntgenbilden visar en osteolytisk destruktion ofta med kortikalisgenombrott och lökskalsliknande subperiostal bennybildning och för ofta tankarna till en malign process. För diagnos krävs biopsi, ofta erhålls diagnosen med finnålspunktion. |
|
|
Om sjukdomen engagerar en kotkropp kan denna kollapsa i det närmaste fullständigt, så att den endast är ½-1 cm hög, s.k. vertebra plana. |
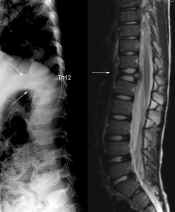
Histiocytos X i en kota ger ofta upphov till s.k. vertebra plana. |
|
Det är nödvändigt att fastställa om det finns flera härdar än en. En vanlig lokalisation är skallbenen. Enklast kan antalet härdar fastställas med skintigrafi eftersom förändringarna visar ökat upptag av isotop. |
|
Behandling |
|
|
Finns endast en härd behandlas den bäst med utskrapning, om inte lokalisationen gör den svåråtkomlig. En alternativ behandlingsform kan vara lokal steroidinjektion. Vid multipla härdar används idag cytostatikabehandling. |
|
Generell skelettskörhet |
|
Osteogenesis imperfecta |
|
|
Det finns flera olika typer av denna autosomalt, dominant ärftliga sjukdom. Den allvarligaste leder till döden tidigt i barndomen, den lindrigaste ger upphov till en lindrig benskörhet, som avtar när puberteten inträder. Vid de allvarligare formerna debuterar sjukdomen tidigt, barnet blir kortvuxet och extremiteterna svårt deformerade. Barnet blir rullstolsbundet och frakturer uppkommer vid minimala traumata, t.ex. i samband med sjukgymnastisk behandling. |
|
|
Den grundläggande orsaken till skelettskörheten kan inte påverkas. Grundsjukdomen påverkar vanligtvis inte frakturläkningsförloppet i någon större grad. Frakturbehandlingen som sådan styrs av patientens funktionsstatus och komplikationsrisken. I viss fall kan profylaktiska åtgärder mot nya frakturer och de progredierande felställningarna vara indicerade, vilket innebär märgspikning, med eller utan en eller flera korrektionsosteotomier. Det är emellertid inte någon enkel uppgift att utföra osteotomier och märgspikning av exempelvis en liten, tunn, deformerad och skör femur, vars mineralhalt är så låg att benet knappast låter sig avbildas med röntgen-TV, men där den trubbiga spiken, utan större motstånd, kan penetrera kortikalis på icke avsedda ställen. |
|
Rakit |
|
|
Rakit p.g.a. D-vitaminbrist är mycket ovanlig i Sverige. D-vitaminresistent rakit är vanligare och behandlas av pediatrikerna. Diagnosen kan ibland ställas kliniskt: kraniotabes hos spädbarn (när man klämmer på skallbenen buktar de inåt därför att de är patologiskt mjuka), dubbelmalleoler och rosenkrans (uppdrivna ben-broskgränser på revbenen). Diagnosen kan ofta verifieras med vanlig röntgen av exempelvis knä- och handleder. Barnen tenderar att bli kortvuxna och med karakteristiska varusfelställningar såväl av femur som tibia, som blir mer eller mindre ”harmoniskt” bågformade. Felställningarna kan bli så stora att de är handikappande, inte bara kosmetiskt. Frakturläkningen är vanligen normal. Korrektionsosteotomier kan vara indicerade, helst när behandlingen i.ö. verkar framgångsrik. |
|
Myelo-meningocele (MMC) |
|
|
Skelettskörhetens utbredning och svårighetsgrad är relaterad till omfattningen av pareserna. Vid MMC kan förloppet vid en fraktur vara alarmerande. Eftersom barnet har nedsatt sensibilitet kan uppkomsten av en infraktion, fissur eller odislocerad fraktur t.ex. i samband med sjukgymnastik undgå upptäckt. Efter något dygn svullnar frakturområdet och blir klart värmeökat och konsistensökat. Barnet får hög feber, påverkat allmäntillstånd, förhöjt CRP och leukocytos. Tillståndet kan vara svårt att skilja från en osteomyelit. Själva skelettskadan kan vara så diskret att den är svår att fånga med röntgenundersökning. Efter 1-2 veckor visar sig en magnifik kallusbildning, som kan omfatta hela den skadade skelettdelen, som verkar innesluten i en manschett av nybildat ben. Blödningen vid frakturen har löst av periost på större delen av benet och kallusen representerar subperiostal bennybildning. |
|
|
Behandlingen av frakturer hos barn med MMC påverkas av barnets funktionsstatus. Man bör emellertid alltid betänka riskerna med immobilisering. Risken för svårläkta dekubitalsår är stor eftersom barnen ofta har en sensibilitetsnedsättning i nedre extremiteterna. MMC är förenat med stor kontrakturbenägenhet och efter avslutad immobilisering kan det krävas långvarig sjukgymnastik för att återfå den rörlighet, som fanns före skadan. Likaså kan en framtvingad rullstolsbudenhet under frakturläkningstiden göra, att den gångförmåga patienten tidigare hade måste återvinnas med hårt arbete hos en sjukgymnast. Att rätt avväga behandlingen av en fraktur med hänsyn till dessa motstridiga intressen kan vara svårt och patient och föräldrar bör informeras om de möjliga konsekvenserna. |
|
Cerebral pares (CP)
|
|
|
Eventuell skelettskörhet vid CP är beroende av inaktivitetsatrofi föranledd av funktionshandikapp p.g.a. hjärnskadan. Även vid CP kan den akuta frakturen passera oupptäckt, men då beroende på att barnet har kommunikationssvårigheter med omvärlden p.g.a. en mental retardation. Även vid CP är val av behandlingsmetod relaterad till handikappets svårighetsgrad. Behandlingen av exempelvis en femurfraktur kan bli olika beroende på om barnet är (eller kan tänkas bli) gångare. Kontrakturbenägenheten är minst lika stor för CP-barn som för MMC-barn och samma likhet gäller förlusten av motoriska färdigheter efter en tids påtvungen immobilisering. På grund av spasticiteten är CP-barn ofta mycket besvärade av immobilisering t.ex. med gips. |
|
Exostosfraktur |
|
|
Enstaka kartilaginära exostoser kräver igen behandling såvida de ej ger besvär. Förhållandet ändras i sig inte av att en fraktur uppstår genom exostosen, men det kan vara det enklaste sättet att förkorta läkningstiden och därmed smärtperioden, att avlägsna exostosen. |
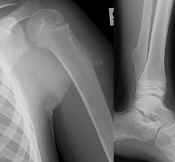
Till vänster krokformad kartilaginär exostos. Krokens spets pekar alltid bort från den närbelägna leden. Till höger en bredbasig exostos. |
|
Risken för malign degeneration i en enstaka exostos är så ringa, att denna risk i sig inte utgör indikation för operation. Vid multipla kartilaginära exostoser, som bör räknas till gruppen skelettdysplasier, är risken för att någon av de kanske hundratalet befintliga exostoserna malignifierar påtaglig. Då är det emellertid inte praktiskt möjligt att operativt avlägsna dem alla. |